近年、日本では梅毒の報告数が急増しており、ニュースでも「梅毒の再拡大」が頻繁に取り上げられるようになりました。その中で、注目されているのが「梅毒 昔」です。
「昔の梅毒はどのように流行したのか?」
「歴史の中でどれほど恐ろしい病気だったのか?」
「治療法はどう変わってきたのか?」
「現代の梅毒は強力になっているのか?」
こうした興味や不安が背景にあります。
この記事では、
世界史・日本史における梅毒の姿から、現代医療による治療法、そして再流行の理由
まで、包括的かつ分かりやすく解説します。
梅毒が歴史上に姿を現したのは 1490年代のヨーロッパ。特に有名なのが、1494年のナポリ戦争での大流行です。
この頃、突然として兵士たちに
が現れ “新しく恐ろしい病” として恐れられました。
当時は感染症という概念が弱く、「神の罰」「呪い」などと捉えられ社会不安が広がりました。

梅毒はヨーロッパ中に広がり、各国が相手国を非難するために “自国以外の国の名前を冠して呼ぶ” という風習がありました。
各国が “他国のせい” と押し付け合う、非常に象徴的な時代です。
18世紀になると医学が少しずつ発展し、梅毒が主に性行為を通じて感染する病気であることが、徐々に理解されるようになってきました。
しかし、原因はまだ分かっておらず、治療法も確立されていない時代です。
当時行われていた治療は、現在の目で見ると非常に危険なものが多く、代表的なものが水銀療法やヒ素療法でした。
こうした治療は強い副作用を伴い、口の中がただれる、歯が抜ける、神経や内臓に障害が出るといったことも珍しくありませんでした。
そのため当時は、「病気そのものより、治療のほうがつらい」と言われるほど、患者さんに大きな負担を与えるものでした。
状況が大きく変わるきっかけとなったのが、1905年の出来事です。
ドイツの研究者であるシャウディンとホフマンが ついに 梅毒の原因菌(梅毒トレポネーマ) を発見しました。

この発見により、梅毒は「原因不明の病気」ではなく、原因がはっきりしている感染症として捉えられるようになります。
原因菌が分かったことで、「その菌に直接効く薬を作ろう」という考え方が生まれ、治療は大きく前進していきます。
そして1910年代には
といった治療薬が登場し、科学的な治療が可能になりました。
これらの薬はヒ素化合物を含むもので、完全に安全とは言えませんでしたが、
それまでの水銀療法などと比べると、治療効果が高く、治療の見通しが立てやすいという大きな進歩がありました。
特にネオサルバルサンは、改良によって副作用が抑えられ、より使いやすい薬として広く用いられるようになります。
この時代から、梅毒は「治療ができず命を落とす病気」から、「治療によって回復を目指せる病気」へと変わりはじめました。
梅毒治療における最大の転換点はペニシリンの発見と実用化です。

ペニシリンの登場によって、梅毒治療はそれまでとはまったく違うものになりました。
ペニシリンの普及によって、梅毒はもはや命を脅かす病気ではなくなっていきます。
適切な時期に治療を受ければ、治癒が十分に期待できる感染症として位置づけられるようになりました。
かつては、発症すれば重い後遺症や死に至ることもあった梅毒は、 この時代を境に、「恐怖の病」から「治療可能な病気」へと大きく変わったのです。
日本で梅毒が広まったのは、16世紀末から17世紀ごろと考えられています。
江戸時代には、梅毒は「瘡(かさ)」と呼ばれ、人々に強く恐れられていました。
当時は病気の原因が分かっておらず、特に遊郭や花街を中心に感染が広がったとされています。
遊女だけでなく、町人や武士にも広がり、梅毒は身分を問わず流行する病気でした。

当時の記録や絵図には、次のような症状が描かれています。
これらは、治療が十分に行えなかったために重症化した梅毒の姿と考えられています。
このような記録が残っていることからも、梅毒が大きな社会問題となっていたことがわかります。
明治時代に入り、日本は急速に近代化していきます。
都市への人口集中や人の移動が増えたことで、都市部を中心に梅毒はさらに広がっていきました。
この時代、梅毒は日本における主要な感染症のひとつとして公的にも認識されるようになります。 特に、軍隊・官僚・都市部の若年男性の間での感染が問題視されました。
梅毒は個人の健康問題にとどまらず、「軍隊の規律の乱れ」や「労働力の低下」として捉えられ、社会制度にも影響を与えるようになります。
昭和に入ると、第二次世界大戦の影響により医療体制は大きく崩れます。
薬や医師が不足し、十分な治療を受けられない状況が続いたことで、 梅毒は再び急速に広がっていきました。
戦時中は、
といった条件が重なり、感染拡大に拍車がかかりました。
この時代、梅毒は再び命や生活を脅かす深刻な病気として社会問題となります。
戦後になると、医療環境が徐々に整い、ペニシリンが日本にも普及していきます。
この抗菌薬は梅毒に対して非常に高い効果を示し、治療は短期間で行えるようになりました。
その結果、日本における梅毒患者数は急速に減少します。
1950〜1960年代には、梅毒は「ほとんど見かけなくなった病気」、「過去の感染症」と考えられるほどまでに落ち着きました。
この時代の経験から、適切な治療と医療体制が整えば、梅毒はコントロールできる病気である、
という認識が広く共有されるようになったのです。
ペニシリンの普及により、1950〜1960年代には「見かけなくなった病気」と考えられていた梅毒ですが、平成の後半に入ってから再び増加傾向を示すようになります。
特に2010年代以降、都市部を中心に感染者数が増えはじめ、梅毒は再び現在進行形の感染症として注目されるようになりました。
梅毒の再拡大には、いくつかの要因が重なっています。
特に近年では、症状がほとんど出ないまま感染が広がるケースも多く、気づかないうちに他の人へ感染させてしまうことが問題となっています。
このような要因から梅毒の感染者数は年々増加していき、
2022年には 過去最多の報告数 を更新し、以降も増加傾向が続いています。
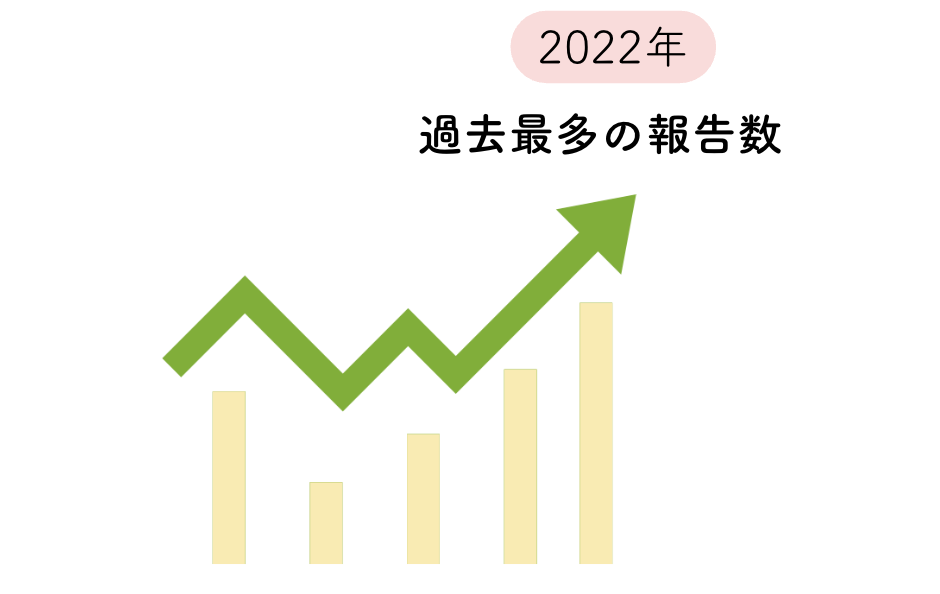
この再流行により、昔との違いを知りたい人が増え、「梅毒 昔」が注目されていると考えられます。
結論から言うと、
症状そのものは大きく変わっていない ものの、
感染しやすさ・広がり方・発見されるタイミングは大きく変化 しています。
近代以前の治療は非常に危険なものでした。
これらは副作用が強く、梅毒ではなく治療が原因で命を落とす人も少なくありませんでした。
現代の梅毒は、ペニシリン系やテトラサイクリン系の抗菌薬 でほぼ100%治癒が期待できます。
治療にかかる期間は、感染してからの時期(病期)によって異なります。
そのため、「何日で終わる」「すぐ治る」と一律に言える病気ではなく、状態に応じた治療と経過観察が必要になります。
内服薬での治療の場合、症状や検査結果を元に医師が内服期間を判断し、通常4〜8週間内服します。
昔と比較すると、治療の安全性・効果は圧倒的に向上しています。
| 項目 | 昔の梅毒 | 現代の梅毒 |
|---|---|---|
| 主な症状 | 第三期以降の重症化が多い | 初期での発見が多い |
| 治療法 | 水銀療法・ヒ素療法 | ペニシリン系などの抗菌薬で治療 |
| 社会状況 | 情報不足・偏見が強い | ネット情報で早期受診 |
| 後遺症 | 重度の後遺症が多い | 治療によりほとんど残らない |
梅毒の歴史を知ることは、
を理解する上で非常に重要です。
現代の梅毒は昔ほど恐ろしい病ではありませんが、治療しなければ進行し、重症化することに変わりはありません。
大切なのは、
です。
梅毒は決して「昔の病」ではありません。現代でも増えている感染症であり、歴史を知ることで正しい対策の重要性が見えてきます。
不安がある方は、症状の有無にかかわらず一度検査を受けることをおすすめします。
東京都港区新橋2丁目16−1
ニュー新橋ビル3階 330(男性) 339(女性)